TDAH: la medicación no es la meta, es el margen
Hay una fantasía muy comprensible que suele surgir cuando por fin recibimos un diagnóstico de TDAH. La de pensar que ahora sí, que una pastilla va a colocar todas las piezas en su sitio. Que por fin vas a hacer todo lo que llevas años queriendo hacer. Que el ruido se va a apagar. Que la angustia va a desaparecer. Que la vida, de una vez, va a empezar a sentirse ligera.
Lo entiendo. De verdad que lo entiendo.
Pero creo que esa expectativa, aunque humana, puede hacernos daño. Porque la medicación para el TDAH puede ser muy útil. A veces, es tan útil que te puede cambiar la vida en cuestión de días. Pero si la recibimos como algo pasivo, como si fuera una solución perfecta que actúa sobre nosotros mientras seguimos esperando fuera de nosotros, puede quedarse corta. Puede ayudarte a concentrarte mejor, a iniciar tareas, a darte más claridad mental e incluso a mejorar tu calidad de vida de forma medible. Pero no suele tocar por sí sola esa angustia vital con la que quizá llevas conviviendo desde la infancia, esa sensación de ir tarde, de fallarte, de no llegar, de no entender por qué vivir puede sentirse tan cuesta arriba. ¹ ² ³
Esto, de hecho, encaja bastante bien con cómo entienden hoy el tratamiento las guías clínicas serias. NICE (National Institute for Health and Care Excellence en el Reino Unido) no plantea el abordaje del TDAH en adultos como una decisión aislada, sino como parte de un plan integral y compartido, que tenga en cuenta tus metas, tu funcionamiento cotidiano, tu sueño, tus necesidades psicológicas, conductuales y ocupacionales. Y dentro de ese marco, el metilfenidato o la lisdexanfetamina siguen figurando entre las opciones farmacológicas de primera línea para adultos, porque tienen una eficacia real sobre los síntomas nucleares como la hiperactividad, la impulsividad y los picos y valles de atención.
La medicación no fabrica una versión nueva de ti
La medicación no te convierte en alguien distinto ni crea concentración de la nada. Lo que hace, en términos neurobiológicos, es aumentar la disponibilidad de dopamina y noradrenalina y favorecer el funcionamiento de redes cerebrales relacionadas con la atención, la motivación y el control de impulsos. En otras palabras, no te da una vida nueva, pero puede darte algo que es igual de valioso, margen. Menos ruido, menos fricción, y menos gasto inútil. Para mí, como persona que vivió sin un diagnóstico hasta los 47 años, ese margen importa mucho más de lo que solemos reconocer.
Porque el beneficio no es sólo ser más productivo. De hecho, a mí me gusta pensarlo así y diría que ésa es una forma demasiado pobre de entender lo que puede aportar la medicación. El beneficio, la mayoría de las veces, si le preguntas a una persona a la que le haya ayudado estar medicada, es sentir menos culpa, menos vergüenza acumulada al final del día, menos distancia entre lo que querías hacer y lo que finalmente pudiste sostener. Menos esa sensación de estar fallando en secreto en tareas que, desde fuera, parecen sencillas para todo el mundo menos para ti.
Ése es el punto donde, para mí, la medicación empieza a ser realmente interesante. No cuando te convierte en una máquina de rendir, sino cuando reduce la fricción suficiente como para que puedas empezar a relacionarte contigo con más ternura y menos castigo.
Porque si hay algo que he aprendido, es que el tratamiento farmacológico brilla de verdad cuando se encuentra con la autoconciencia. Cuando no lo usas para obedecer mejor a la productividad tóxica, sino para acercarte más a quien eres. Cuando el diagnóstico no se convierte en una etiqueta estática, sino en una invitación a preguntarte con honestidad: ¿qué necesito yo para vivir con más coherencia, más presencia y menos tensión interna?
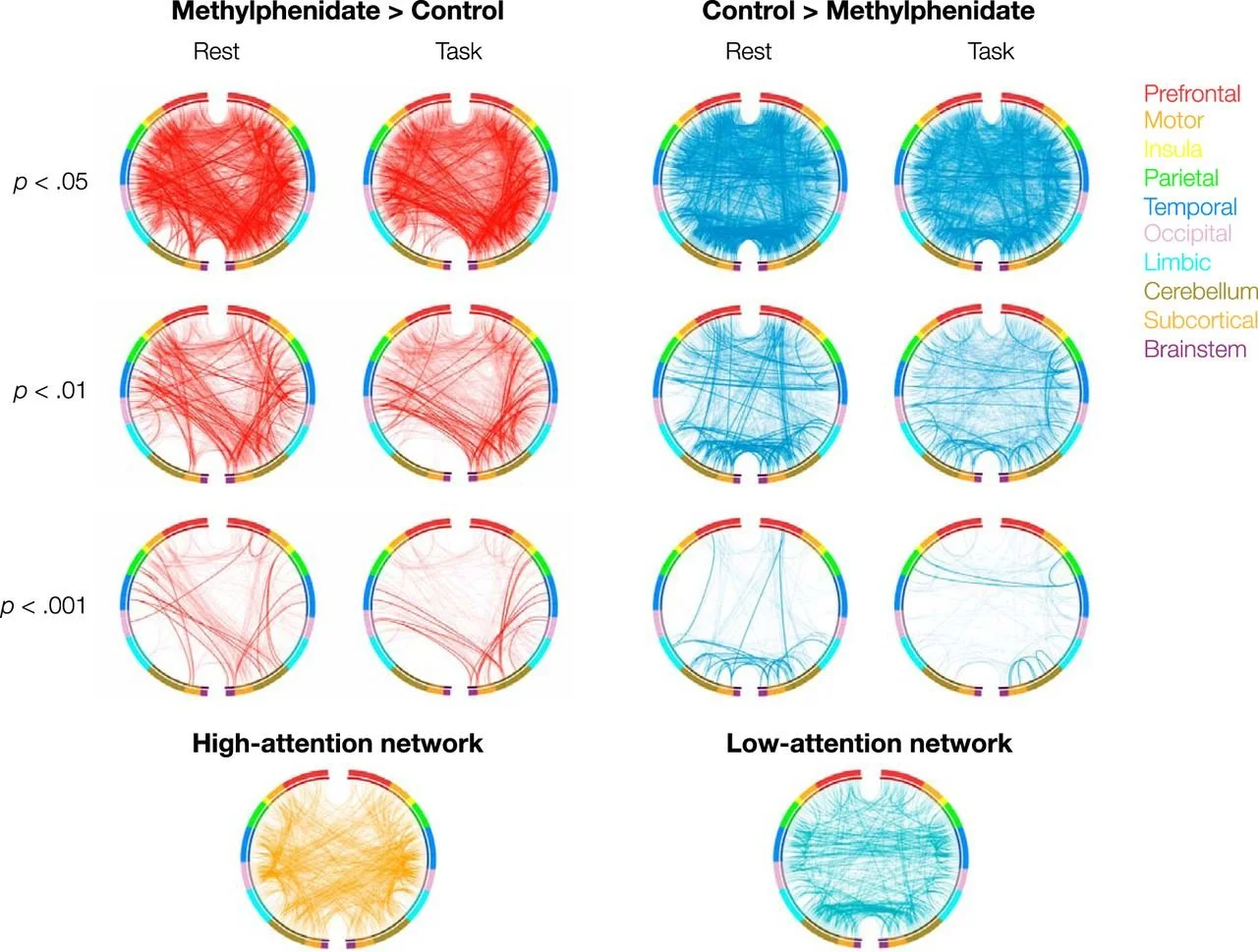
El metilfenidato no crea atención, sino que reorganiza el cerebro para que las redes de atención trabajen mejor y las de distracción interfieran menos. Las líneas rojas muestran conexiones cerebrales que aumentan con metilfenidato, sobre todo en redes implicadas en la atención y el control cognitivo. Las azules muestran conexiones más fuertes sin medicación, asociadas a redes de menor atención o mayor distracción. Los cambios se observan principalmente en las conexiones entre la corteza prefrontal, las regiones parietales y la ínsula, áreas clave para la atención, el control ejecutivo y la regulación del comportamiento.
Figura reproducida de: Rosenberg et al., J Neurosci. 2016 Sep 14;36(37):9547-57, bajo licencia Creative Commons CC BY 4.0.
La medicación como una herramienta relacional
Ahí es donde la cosa cambia. Porque entonces la medicación deja de ser un parche pasivo y se convierte en una herramienta relacional. En algo que te ayuda a escuchar mejor. A parar antes, responder con un poco más de espacio y darte cuenta de que quizá no eras vago, ni caótico, ni inmaduro, ni un desastre moral. Quizá estabas intentando sostener una vida exigente con un sistema nervioso que llevaba demasiado tiempo funcionando bajo presión.
Y esto no significa idealizarla. También aquí conviene hablar claro. Los fármacos para el TDAH no son inocuos, pero los riesgos, cuando están bien prescritos y monitorizados, suelen ser bastante más pequeños de lo que muchas personas imaginan. Con metilfenidato, por ejemplo, lo más habitual es vigilar pulso, tensión arterial, apetito, sueño y cambios de ánimo. En el Reino Unido, donde resido desde hace 32 años, el servicio nacional de salud (el NHS) señala que puede haber pequeños aumentos en frecuencia cardíaca y presión arterial, y que los efectos graves son poco frecuentes. En los EE. UU., el Instituto Nacional de Salud Mental (The National Institute of Mental Health, NIMH) también ha publicado que los estimulantes son en general seguros y que el riesgo de dependencia o abuso es bajo cuando se usan como se debe, según prescripción y bajo supervisión clínica.
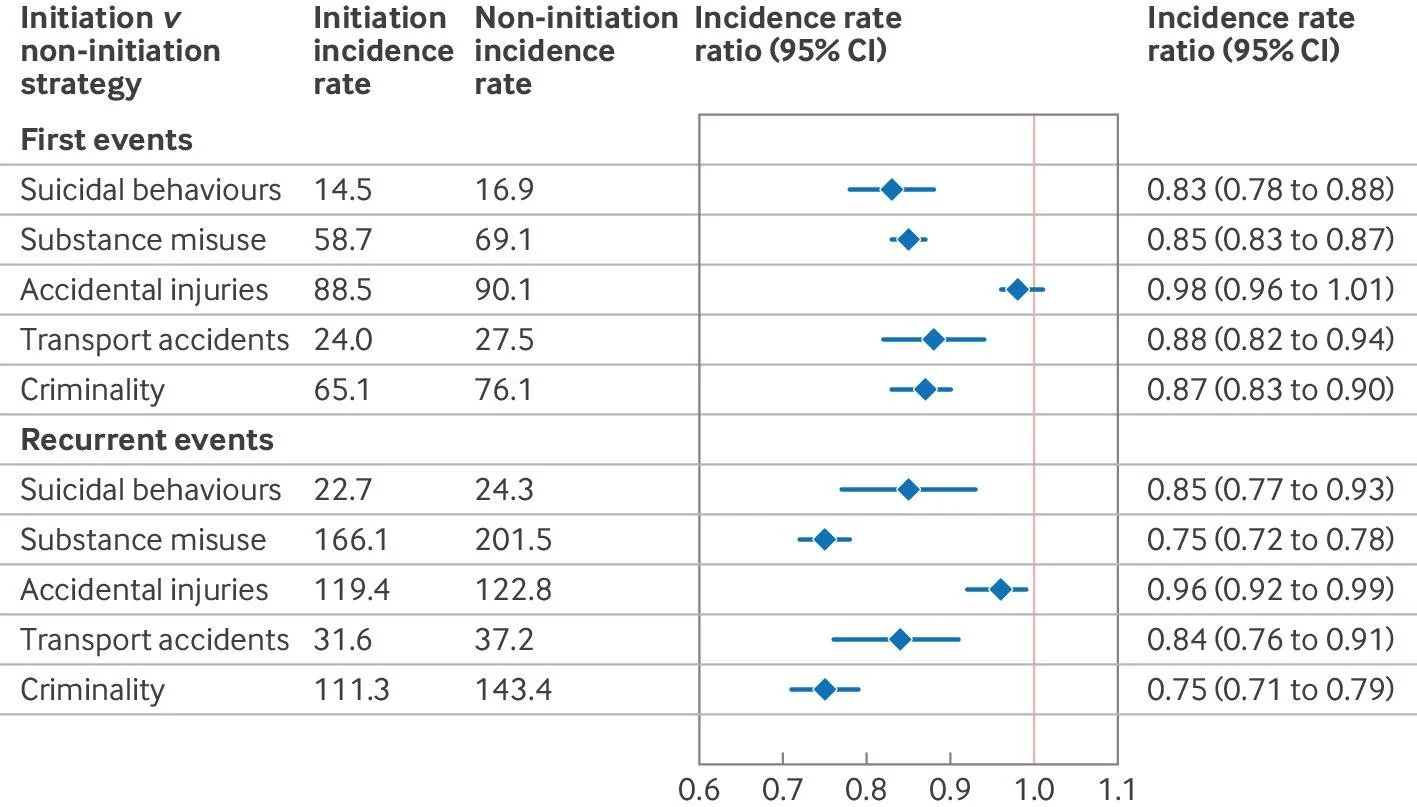
En cambio, los riesgos de vivir con un TDAH no tratado o insuficientemente tratado se minimizan demasiado. Y no son menores. El TDAH se asocia a más suicidabilidad, más comorbilidad psiquiátrica, más dificultades funcionales y más sufrimiento acumulado. Además, estudios observacionales recientes, bastante robustos, han encontrado que iniciar tratamiento farmacológico se asocia con menores tasas de conductas suicidas, consumo problemático de sustancias, accidentes de tráfico, criminalidad y, en algunos análisis, menor mortalidad global, sobre todo por causas no naturales. Eso no prueba una relación causal perfecta, pero sí nos obliga a abandonar la idea simplista de que el gran riesgo está sólo en medicarse. Es más probable que años sin recibir ayuda hayan supuesto un riesgo mucho mayor. ⁴ ⁵
Este gráfico muestra que las personas con TDAH en tratamiento farmacológico tienen un menor riesgo de conductas suicidas, abuso de sustancias, accidentes de transporte y criminalidad en comparación con personas no medicadas.
En general, los resultados sugieren que tratar el TDAH se asocia con una reducción significativa de varios riesgos importantes para la salud y la seguridad a lo largo del tiempo. Esto va más allá de “rendir más” o de “concentrarse mejor”. Va mucho menos de eso y más de crear ese margen del que hablo en este artículo.
Figura reproducida de: Zhang et al, BMJ. 2025 Aug 13;390:e083658, bajo licencia Creative Commons CC BY 4.0.
La medicación abre la puerta, el resto lo recorres tú
También conviene ser honestos con otro punto. La medicación puede ayudar con ciertos aspectos de la desregulación emocional, y la evidencia reciente apunta a beneficios moderados en este terreno, pero eso no significa que vaya a borrar de golpe años de hipervigilancia, sensibilidad al rechazo, trauma relacional o autoabandono. Algunas partes de ese trabajo siguen necesitando algo más lento, más humano y más profundo. Terapia, cuerpo, descanso, duelo, mucha autoobservación, y desaprender ritmos con los que ya no estás alineado para aprender nuevos ritmos.
Yo, de hecho, hice justo lo que hacen muchas personas. Después de varios años medicado, lo dejé. Había mucho autoestigma ahí. Mucha necesidad de demostrarme que podía hacerlo “bien”, de una forma más natural. Pensé que suplementos, alimentación, ejercicio, meditación y disciplina iban a ser una opción más pura, más coherente, quizá hasta más virtuosa.
Pero había una trampa escondida en esa narrativa. No había entendido todavía que todas esas cosas no desaparecen cuando te medicas. Siguen siendo valiosas. Y para algunas personas funcionan incluso mejor. Con menos batalla interna, menos de ese estrés agotador por querer hacer ejercicio y no poder arrancar. De querer cocinarte algo sano y acabar otra vez sin comer. De querer meditar y terminar sintiéndote fracasado incluso en el intento de cuidarte.
La medicación no compite con esos pilares, sino que los hace más accesibles.
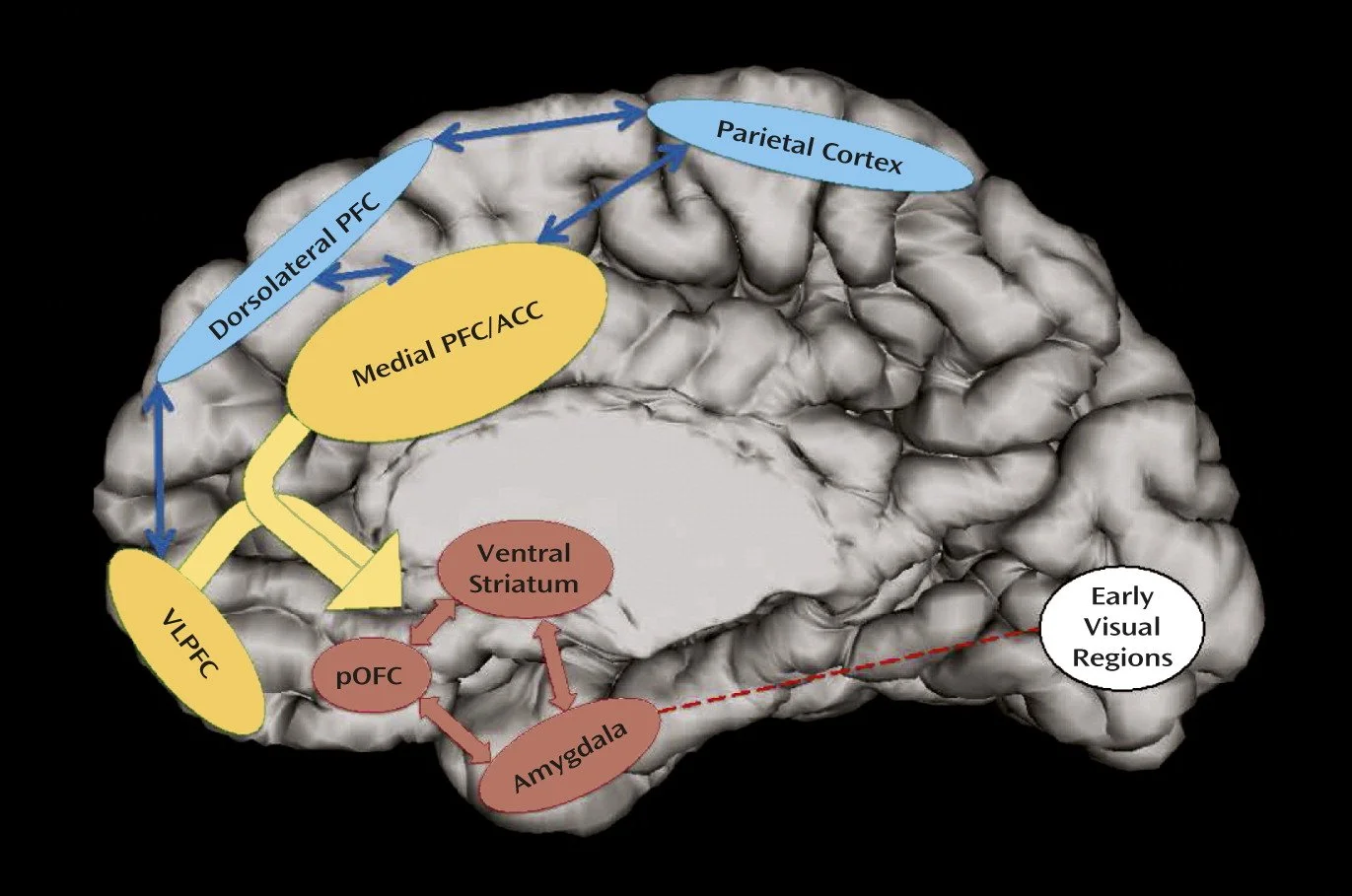
La regulación emocional depende del diálogo entre redes de control cognitivo (corteza prefrontal y parietal) y redes emocionales como la amígdala y el estriado ventral. La medicación puede ayudar a que estas redes se coordinen mejor, pero una pastilla no sustituye el proceso completo de regulación emocional.
Figura reproducida de: Shaw et al., Am J Psychiatry. 2014 Mar;171(3):276-93, bajo licencia Creative Commons CC BY 4.0.
Y aquí entra algo que me parece precioso, la neuroplasticidad
Cuando comprendemos lo que nos sienta bien, lo practicamos y lo repetimos, el cerebro aprende. Va dejando huella y reforzando caminos. Los estimulantes modulan sistemas dopaminérgicos y noradrenérgicos que participan en la atención y el aprendizaje, y revisiones recientes muestran que también modifican redes funcionales cerebrales relacionadas con el foco y la autorregulación. De hecho, un estudio en adultos encontró cambios sostenidos en conectividad funcional tras cuatro meses de metilfenidato, sin señales de tolerancia neurobiológica en ese periodo. Yo no usaría esto para vender milagros. Pero sí para recordar algo importante. La medicación puede crear un terreno más estable para que la repetición de hábitos, el descanso, la terapia, el movimiento y la escucha corporal dejen una huella más profunda. ⁶ ⁷
Sobre los suplementos, aquí también me parece importante salir del blanco o negro. Hay suplementos interesantes de los cuales iré escribiendo. Algunos, como el azafrán, muestran resultados prometedores en estudios pequeños, incluso como coadyuvantes del metilfenidato. Yo, de hecho, lo tomo todos los días desde hace años. Pero una cosa es tocar algunos mecanismos potencialmente relevantes, y otra muy distinta reproducir de forma consistente la experiencia clínica tangible que muchas personas describimos con un fármaco que funciona bien para nosotros. La evidencia para suplementos sigue siendo mucho más pequeña, más heterogénea y menos predecible. Por eso no me gusta plantear la conversación como suplementos o medicación porque me parece una falsa dicotomía. Me parece mucho más apropiado construir apoyo, en vez de elegir pureza.
Quizá, en el fondo, de lo que hablo aquí es de dignidad
De dejar de medir el tratamiento solo por cuánto produces. De empezar a medirlo también por cuánto menos sufres. Por cuánto menos te peleas contigo. Por cuánto más fácil te resulta acercarte a tus valores. Por cuánto más habitable se vuelve tu cuerpo. Por cuánto menos miedo te da ser quien eres. La medicación por sí sola no te va a dar una vida con sentido, pero sí puede ayudarte a sostener mejor la vida mientras aprendes a escucharla.
Y así volvemos al punto de partida. Después de leer cientos de estudios clínicos de alta calidad, pero también de sentir en mi propio cuerpo la diferencia entre estar medicado y no estarlo, hay algo que para mí ya no admite demasiada duda. La medicación no es la meta, es el margen. No es una solución mágica. No borra tu historia. No hace por ti el trabajo emocional, relacional y vital que quizá llevas años necesitando. Pero puede darte algo profundamente valioso, espacio. Espacio para respirar. Espacio para elegir mejor. Espacio para empezar a construir una relación más amable contigo. Y cuando llevas demasiado tiempo viviendo al borde de ti mismo, ese espacio puede ser el comienzo de todo.
Nada de esto sustituye una valoración individual con tu médico o prescriptor. La decisión de medicarte, ajustar dosis, cambiar fármaco o no hacerlo siempre debe ser clínica, compartida y personalizada. Pero también debe tener en cuenta tu historia, tus ritmos, tu cuerpo y tus necesidades emocionales. Porque cuando todo eso entra en la conversación, decidir deja de sentirse como una batalla y empieza a parecerse más a una forma de cuidado.
Y recuerda algo importante. Tu valor como ser humano no depende de si te medicas o no. No permitas que el prejuicio o el estigma alrededor de la medicación decidan por ti. Toma la decisión que tenga sentido en este momento de tu vida, con la información y el apoyo que tengas ahora. Si más adelante necesitas cambiar de opinión, también está bien. La neuroplasticidad no solo habla de cómo cambia el cerebro, sino también de nuestra capacidad de pensar con flexibilidad. Poder revisar decisiones, ajustarlas y adaptarlas a nuestras nuevas circunstancias no es un signo de debilidad, sino una forma de salud. Y, a veces, incluso una expresión de crecimiento personal.
Con cariño,
Si estás navegando estas decisiones en tu propia vida y sientes que te vendría bien que alguien te ayude a considerarlas con calma, en mi página de acompañamiento encontrarás información sobre cómo trabajo en consulta.
Referencias: La ciencia que informa este artículo
Bellato, A., Perrott, N. J., Marzulli, L., Parlatini, V., Coghill, D., & Cortese, S. (2025). Systematic Review and Meta-Analysis: Effects of Pharmacological Treatment for Attention-Deficit/Hyperactivity Disorder on Quality of Life. Journal of the American Academy of Child and Adolescent Psychiatry, 64(3), 346–361. https://doi.org/10.1016/j.jaac.2024.05.023.
Notas: Esta revisión sistemática y metaanálisis de 17 ensayos clínicos aleatorizados (5.388 participantes) encontró que los fármacos para el TDAH, incluidos estimulantes como anfetaminas y metilfenidato y no estimulantes como atomoxetina, mejoran de forma significativa la calidad de vida en comparación con placebo.
Lo más importante a destacar de este estudio es que los resultados sugieren que la medicación no solo reduce los síntomas nucleares del TDAH, sino que también produce mejoras moderadas en la calidad de vida, lo que refuerza su papel dentro de un abordaje terapéutico integral. Esto va más allá de las opiniones personales sobre si los fármacos se deben de usar o no, y literalmente se ajusta a la evidencia científica pura y dura.
National Institute for Health and Care Excellence. (2018, actualizado 2019). Attention deficit hyperactivity disorder: Diagnosis and management (NICE Guideline NG87). https://www.nice.org.uk/guidance/ng87
Notas: Esta guía clínica del NICE (Reino Unido) establece recomendaciones basadas en evidencia para el diagnóstico y tratamiento del TDAH a lo largo de la vida. Destaca que el tratamiento farmacológico, incluyendo metilfenidato y lisdexanfetamina en adultos, debe integrarse dentro de un plan terapéutico más amplio y personalizado.
NHS England. (2024). Report of the independent ADHD taskforce: Part 1.https://www.england.nhs.uk/long-read/report-of-the-independent-adhd-taskforce-part-1/
Notas: Este informe independiente encargado por NHS England revisa la evidencia sobre el impacto del TDAH a lo largo de la vida y las limitaciones actuales en el acceso a diagnóstico y tratamiento en el sistema sanitario. Destaca que el TDAH no tratado se asocia con un mayor riesgo de problemas de salud mental, suicidabilidad, dificultades sociales y resultados funcionales adversos, lo que subraya la importancia de mejorar el acceso a intervenciones clínicas eficaces.
Zhang, L., Zhu, N., Sjölander, A., Nourredine, M., Li, L., Garcia-Argibay, M., Kuja-Halkola, R., Brikell, I., Lichtenstein, P., D'Onofrio, B. M., Larsson, H., Cortese, S., & Chang, Z. (2025). ADHD drug treatment and risk of suicidal behaviours, substance misuse, accidental injuries, transport accidents, and criminality: emulation of target trials. BMJ (Clinical research ed.), 390, e083658. https://doi.org/10.1136/bmj-2024-083658
Notas: Este estudio poblacional, que emula ensayos clínicos mediante datos observacionales a gran escala, encontró que el tratamiento farmacológico del TDAH se asocia con una reducción del riesgo de conductas suicidas, abuso de sustancias, lesiones accidentales, accidentes de transporte y criminalidad. Los resultados, publicados en el British Medical Journal, sugieren que la medicación no solo reduce los síntomas nucleares del TDAH, sino que también puede disminuir riesgos importantes para la salud y el funcionamiento social cuando el trastorno se trata adecuadamente.
Balazs, J., & Kereszteny, A. (2017). Attention-deficit/hyperactivity disorder and suicide: A systematic review. World journal of psychiatry, 7(1), 44–59. https://doi.org/10.5498/wjp.v7.i1.44
Notas: En esta revisión sistemática que analiza 26 estudios, se muestra que el TDAH se asocia con un riesgo significativamente mayor de ideación e intentos de suicidio, lo que ayuda a entender el impacto del trastorno cuando no se reconoce o no se trata adecuadamente.
Parlatini, V., Bellato, A., Murphy, D., & Cortese, S. (2024). From neurons to brain networks, pharmacodynamics of stimulant medication for ADHD. Neuroscience and biobehavioral reviews, 164, 105841. https://doi.org/10.1016/j.neubiorev.2024.105841
Notas:Este estudio revisa cómo los estimulantes utilizados en el TDAH, el metilfenidato y las anfetaminas, actúan desde el nivel neuroquímico hasta la reorganización de redes cerebrales implicadas en la atención, el control cognitivo y la motivación. El artículo me parece relevante porque muestra que los efectos de estos fármacos no se limitan a aumentar neurotransmisores, sino que también modulan la comunicación entre redes cerebrales clave para la regulación del comportamiento.
Vansina, E., Douw, L., Kaiser, A., van der Pal, Z., Boucherie, D. E., De Vries, T. J., Pattij, T., Cohen, J. R., Hoekstra, P. J., Reneman, L., & Schrantee, A. (2025). Effects of 4-Month Methylphenidate Treatment on Functional Connectivity in Attention-Deficit Hyperactivity Disorder. medRxiv : the preprint server for health sciences, 2025.08.27.25334547. https://doi.org/10.1101/2025.08.27.25334547
Notas: Este estudio examina cómo cuatro meses de tratamiento con metilfenidato se asocian con cambios en la conectividad funcional de redes cerebrales implicadas en la atención y el control cognitivo en personas con TDAH. Aunque los resultados sugieren una reorganización de la comunicación entre redes cerebrales tras el tratamiento, el estudio se encuentra aún en fase de preprint y no ha sido revisado por pares, pero me parece súper interesante, así que lo estoy siguiendo y espero que su publicación se confirme en breve. Además, los resultados son consistentes con otros estudios publicados hace años, como la revisión sistematica de Rubia et al. del 2014 (Rubia, K., Alegria, A. A., Cubillo, A. I., Smith, A. B., Brammer, M. J., & Radua, J. (2014). Effects of stimulants on brain function in attention-deficit/hyperactivity disorder: a systematic review and meta-analysis. Biological psychiatry, 76(8), 616–628. https://doi.org/10.1016/j.biopsych.2013.10.016),
Este estudio de neuroimagen mostró que el metilfenidato normaliza patrones de conectividad funcional entre redes cerebrales implicadas en el control ejecutivo y la atención en personas con TDAH. Los resultados sugieren que el fármaco puede reorganizar la comunicación entre redes cerebrales que sustentan la regulación cognitiva y conductual.
Y luego está el estudio de Silk et al. del 2005 (Silk, T., Vance, A., Rinehart, N., Egan, G., O'Boyle, M., Bradshaw, J. L., & Cunnington, R. (2005). Fronto-parietal activation in attention-deficit hyperactivity disorder, combined type: functional magnetic resonance imaging study. The British journal of psychiatry : the journal of mental science, 187, 282–283. https://doi.org/10.1192/bjp.187.3.282), otro estudio de neuroimagen (resonancia magnética funcional) que encontró que el metilfenidato aumenta la activación y conectividad en redes fronto-parietales asociadas con la memoria de trabajo y el control ejecutivo en TDAH.
Los hallazgos de ambos estudios apoyan la idea de que el tratamiento farmacológico puede mejorar el funcionamiento de las redes cerebrales, clave no solo para la atención, sino también para la regulación emocional y cognitiva.